TIẾN BỘ TRONG ĐIỀU TRỊ TẮC RUỘT DO UNG THƯ ĐẠI TRỰC TRÀNG:
VAI TRÒ CỦA STENT VÀ ỐNG THÔNG ĐẠI TRÀNG
Trong cấp cứu ngoại tiêu hóa, tắc ruột do ung thư đại trực tràng là một tình huống đòi hỏi quyết định nhanh chóng và chính xác. Mục tiêu không chỉ là giải quyết tình trạng bít tắc mà còn phải đảm bảo chiến lược điều trị ung thư tối ưu cho người bệnh.

1. Thách thức từ Ung thư đại trực tràng (GLOBOCAN 2022)
Số liệu từ GLOBOCAN 2022 cho thấy ung thư đại trực tràng (UTĐTT) vẫn là một trong những gánh nặng y tế hàng đầu:
- Toàn cầu: Ghi nhận hơn 1,9 triệu ca mắc mới và hơn 900.000 ca tử vong.
- Việt Nam: Đứng thứ 4 trong các loại ung thư phổ biến với 16.835 ca mắc mới mỗi năm.
Khoảng 15% bệnh nhân UTĐTT nhập viện trong tình trạng tắc ruột cấp tính. Theo cách tiếp cận cổ điển, phẫu thuật viên thường phải mổ cấp cứu để đưa quai đại tràng trên u ra da hoặc thực hiện phẫu thuật Hartmann. Tuy nhiên, mổ cấp cứu trên nền đại tràng giãn mỏng, chứa đầy phân bẩn và bệnh nhân có các rối loạn kèm theo cũng tiềm ẩn nguy cơ biến chứng, đồng thời khiến người bệnh phải mang theo túi hậu môn nhân tạo (HMNT) lâu dài.
2. Định hướng can thiệp mới: Cá thể hóa theo mục tiêu điều trị
Với sự phối hợp của các bác sĩ chuyên khoa Ngoại tiêu hóa và Khoa nội soi Bệnh viện Đại học Y Dược Buôn Ma Thuột (BUH), thay vì mổ mở khẩn cấp cho tất cả các ca, việc sử dụng các phương tiện giải áp qua nội soi tiêu hóa giúp cá thể hóa điều trị theo từng mục tiêu cụ thể:
Stent kim loại tự bung (SEMS – Self-expanding Metal Stents): Giải pháp tối ưu cho điều trị giảm nhẹ
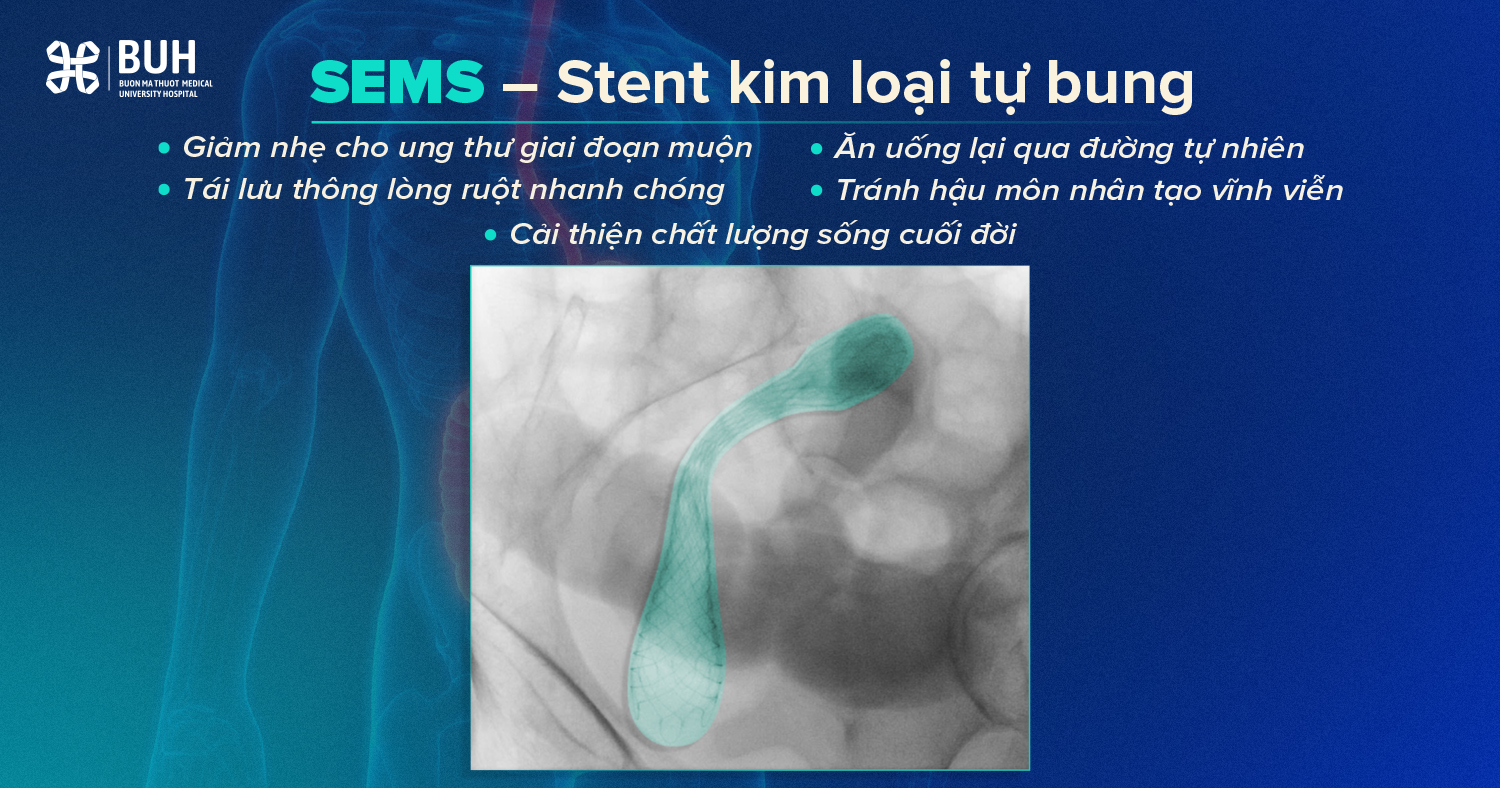
- Đối với những bệnh nhân ung thư giai đoạn cuối, có di căn xa hoặc thể trạng quá yếu không còn chỉ định phẫu thuật triệt căn, SEMS là lựa chọn nhân văn hàng đầu.
- Với phương pháp này, một khung lưới kim loại được đặt xuyên qua khối u dưới hướng dẫn của nội soi và màn hình tăng sáng (C-arm). Sau khi bung ra, stent sẽ lập lưu thông lòng ruột nhanh chóng, giúp bệnh nhân ăn uống lại qua đường tự nhiên và đặc biệt là tránh được một cuộc phẫu thuật chỉ để làm HMNT vĩnh viễn. Điều này cải thiện đáng kể chất lượng cuộc sống trong giai đoạn cuối của bệnh.
Ống thông giải áp (TADT – Transanal Drainage Tube): “Cầu nối” chiến lược cho phẫu thuật triệt căn
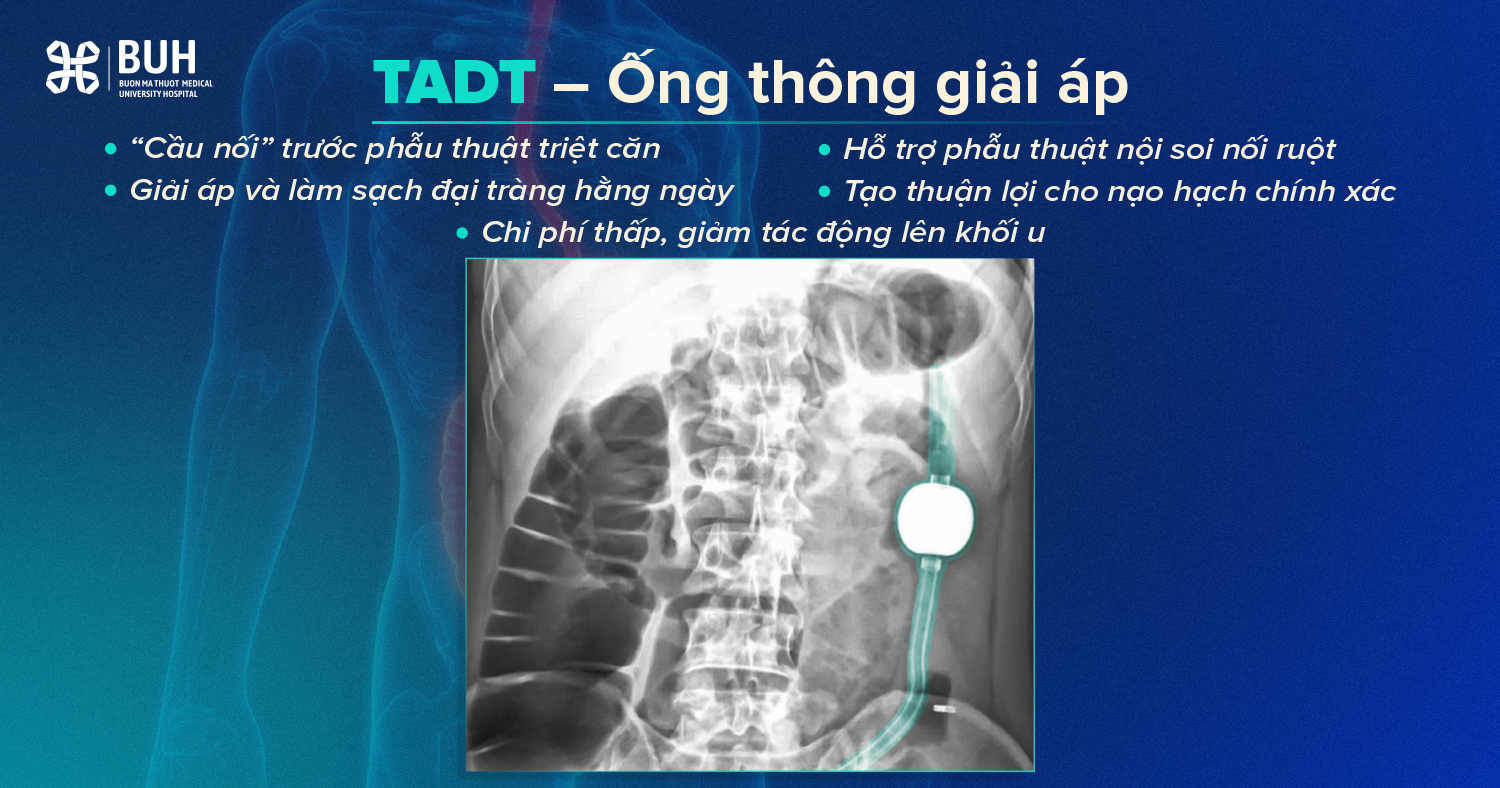
- Khác với SEMS, TADT thường được ưu tiên chọn làm “Cầu nối trước phẫu thuật” (Bridge to Surgery) cho các trường hợp còn khả năng phẫu thuật triệt căn.
- TADT cho phép bơm rửa làm sạch đại tràng mỗi ngày. Khi lòng ruột sạch và hết phù nề, phẫu thuật viên có thể thực hiện cắt đại tràng triệt căn và nối ngay trong một thì bằng phẫu thuật nội soi.
- Bên cạnh đó, việc khung đại tràng xẹp cũng giúp phẫu thuật viên thao tác chuẩn xác hơn trong quá trình nạo hạch, vốn là bước cực kỳ quan trọng nhằm tránh tái phát tại chỗ, tại vùng, từ đó tối ưu hóa thời gian sống thêm không bệnh và thời gian sống toàn thể của người bệnhTính kinh tế và an toàn: So với SEMS, TADT có chi phí thấp hơn và giảm thiểu các rủi ro về can thiệp cơ học trực tiếp lên khối u trước khi cắt bỏ.
3. Kinh nghiệm lâm sàng tại Bệnh viện Đại học Y Dược Buôn Ma Thuột (BUH)
Tại BUH, chúng tôi đã áp dụng linh hoạt cả hai kỹ thuật này dựa trên tình trạng cụ thể của từng bệnh nhân, mang lại kết quả điều trị khả quan (tính đến tháng 4 năm 2026).
- Điều trị giảm nhẹ với SEMS: Đã thực hiện thành công 02 trường hợp đặt stent cho bệnh nhân giai đoạn muộn. Kết quả giúp bệnh nhân thoát tình trạng tắc ruột, ăn uống ổn định, vẫn giữ được khả năng đại tiện theo đường tự nhiên.
- Giải áp chuẩn bị phẫu thuật với TADT: 2/3 trường hợp đã được thực hiện thành công tại BUH. Đại tràng của bệnh nhân được làm sạch hoàn toàn qua ống thông, tạo điều kiện cho kíp phẫu thuật thực hiện cắt u và nối ruột thì đầu qua nội soi một cách thuận lợi. Chỉ có 01 trường hợp do tới trễ, đặt ống thành công nhưng lượng phân quá nhiều và đặc nên hút không hiệu quả. Qua hội chẩn, người bệnh đã được chuyển mổ cấp cứu kịp thời để đảm bảo an toàn.
4. Lời kết
Việc phân định rõ vai trò của SEMS trong điều trị giảm nhẹ và TADT trong vai trò cầu nối phẫu thuật đã giúp các bác sĩ tại BUH tối ưu hóa quy trình điều trị ung thư đại trực tràng. Đây là minh chứng cho sự phối hợp nhịp nhàng giữa nội soi can thiệp và ngoại khoa, góp phần giúp người bệnh tại Tây Nguyên được tiếp cận những kỹ thuật tiên tiến, ít xâm lấn và hiệu quả cao.





