CẬP NHẬT MỚI TRONG PHÁC ĐỒ HƯỚNG DẪN CHẨN ĐOÁN VÀ ĐIỀU TRỊ SUY TIM CẤP VÀ MẠN CỦA BỘ Y TẾ NĂM 2022
Ngày 05/07/2022, Bộ Y tế có ban hành Hướng dẫn chẩn đoán và điều trị suy tim cấp và mạn, trong đó có nhiều điểm cập nhật, thay đổi so với Hướng dẫn chẩn đoán và điều trị suy tim mạn tính Bộ Y tế đã ban hành vào năm 2020.
1. Định nghĩa
Trong phác đồ năm 2022, định nghĩa suy tim thay đổi so với trước đây: “Suy tim là một hội chứng lâm sàng do biến đổi cấu trúc và/hoặc chức năng của tim do nhiều nguyên nhân và bệnh học khác nhau. Hậu quả là tăng áp lực trong buồng tim và/hoặc giảm cung lượng tim khi gắng sức hay khi nghỉ”.
Thêm vào đó, trong phác đồ mới có bổ sung thêm định nghĩa về suy tim cấp và suy tim mạn: “Suy tim được chia thành hai thể: suy tim mạn và suy tim cấp. Suy tim mạn đề cập đến những bệnh nhân đã được chẩn đoán và đang điều trị suy tim ổn định hoặc những người bệnh có triệu chứng suy tim khởi phát từ từ. Khi suy tim diễn biến nặng lên còn gọi là suy tim “mất bù” thường khiến bệnh nhân phải nhập viện và sử dụng các thuốc đường tĩnh mạch, giai đoạn này người ta định nghĩa là suy tim cấp.”
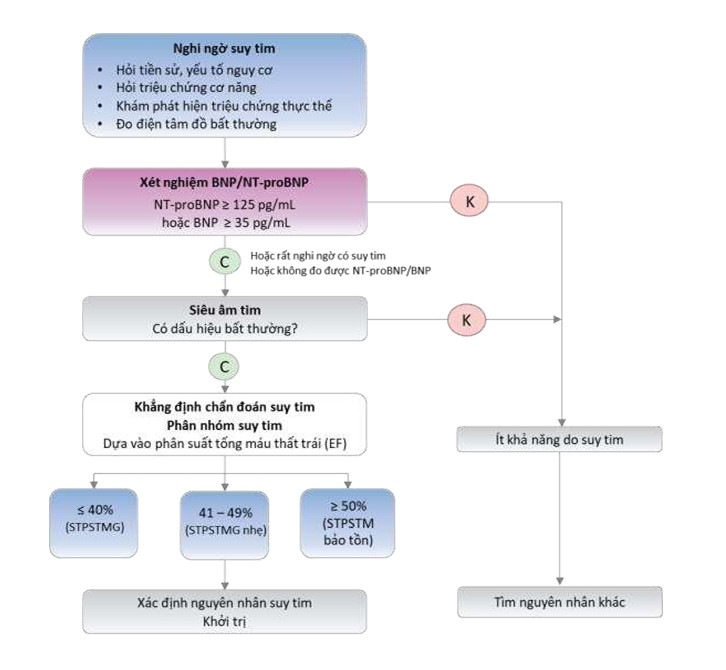
2. Chẩn đoán
Sơ đồ chẩn đoán suy tim được cập nhật lại, nhìn chung không có nhiều thay đổi so với sơ đồ trong năm 2020.
3. Phòng ngừa tiên phát suy tim ở người bệnh có yếu tố nguy cơ phát triển suy tim
Đây là một nội dung mới trong phác đồ năm 2022.
Điều trị tăng huyết áp được khuyến cáo nhằm phòng ngừa hoặc làm chậm khởi phát suy tim, và phòng ngừa nhập viện vì suy tim.
Điều trị với statin được khuyến cáo ở bệnh nhân nguy cơ cao mắc bệnh tim mạch hoặc đã có bệnh tim mạch nhằm phòng ngừa hoặc làm chậm khởi phát suy tim và phòng ngừa nhập viện vì suy tim.
Các thuốc SGLT2i (canagliflozin, dapagliflozin, empagliflozin) được khuyến cáo ở bệnh nhân đái tháo đường có nguy cơ cao bệnh tim mạch hoặc ở bệnh nhân có bệnh tim mạch nhằm phòng ngừa nhập viện vì suy tim.
Tránh lối sống tĩnh tại, béo phì, ngưng hút thuốc lá, hạn chế uống rượu bia quá mức được khuyến cáo để phòng ngừa hoặc làm chậm khởi phát suy tim.
4. Điều trị suy tim phân suất tống máu giảm và các nhóm thuốc thường dùng
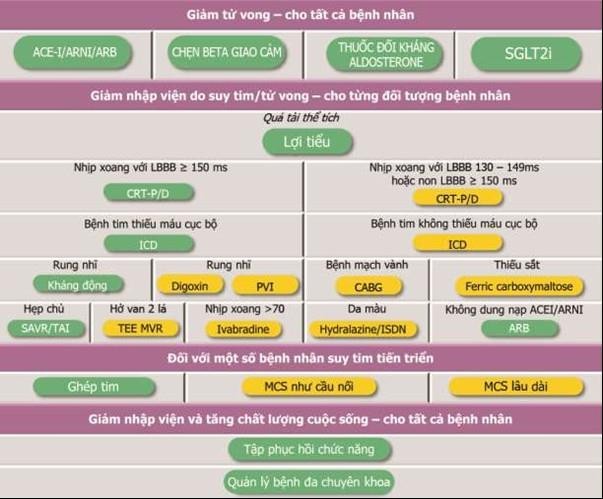
Điểm mới lớn nhất trong Hướng dẫn của Bộ Y tế năm 2022 chính là bổ sung nhóm thuốc ức chế đồng vận Natri – glucose 2 (SGLT2i) gồm 2 thuốc là Dapagliflozin và Empagliflozin vào các nhóm thuốc cần thiết trong điều trị suy tim. “4 trụ cột” bao gồm:
1. Ức chế men chuyển – ACE-I, hoặc ức chế thụ thể angiotensin – ARB) hoặc ức chế kép Neprilysin và Angiotensin – ARNI;
2. Chẹn beta giao cảm;
3. Thuốc lợi tiếu kháng Aldosteron (MRA);
4. SGLT2i
ARNI được lựa chọn ở bệnh nhân NYHA II-III, ACE-I hoặc ARB được chỉ định ở bệnh nhân NYHA từ II-IV. ACE-I được chỉ định trong những tình huống không có khả năng dùng ARNI. ARB nên được dùng khi người bệnh không dung nạp được với ACE-I hoặc không có khả năng dùng ARNI. Cần lưu ý chỉ dùng 1 thuốc duy nhất đại diện cho mỗi nhóm trong phác đồ (ví dụ: chỉ dùng 1 thuốc hoặc ACEi hoặc ARNI hoặc ARB).
Nhóm SGLT2i có tác dụng giảm tái hấp thu/tăng thải glucose và natri. Hai thuốc trong nhóm này là dapagliflozin hoặc empagliflozin được khuyến cáo chỉ định bất kể người bệnh có kèm đái tháo đường hay không. Chưa có dữ liệu với các thuốc ức chế SGLT2 khác.
Ngoại trừ nhóm SGLT2i được sử dụng với liều cố định, người bác sĩ thực hành luôn cần lưu ý điều chỉnh các nhóm thuốc ARNI hoặc ACEi hoặc ARB, chẹn beta. Bên cạnh 4 nhóm thuốc “trụ cột”, cần dùng thuốc lợi tiểu quai trong trường hợp bệnh nhân có dấu hiệu ứ trệ dịch.
Một số nhóm thuốc khác cũng đã được chứng minh hiệu quả trong điều trị suy tim phân suất tống máu giảm như: Thuốc lợi tiểu (ngoài nhóm kháng aldosteron), glucosid trợ tim (Digoxin), thuốc chẹn kênh F (Ivabradin), thuốc kết hợp hydralazin và isosorbid dinitrat.
5. Hướng dẫn CĐ và ĐT suy tim cấp
Bên cạnh HD CĐ và ĐT suy tim mạn, Bộ Y tế còn đề cập vấn đề suy tim cấp.
5.1. Chẩn đoán suy tim cấp
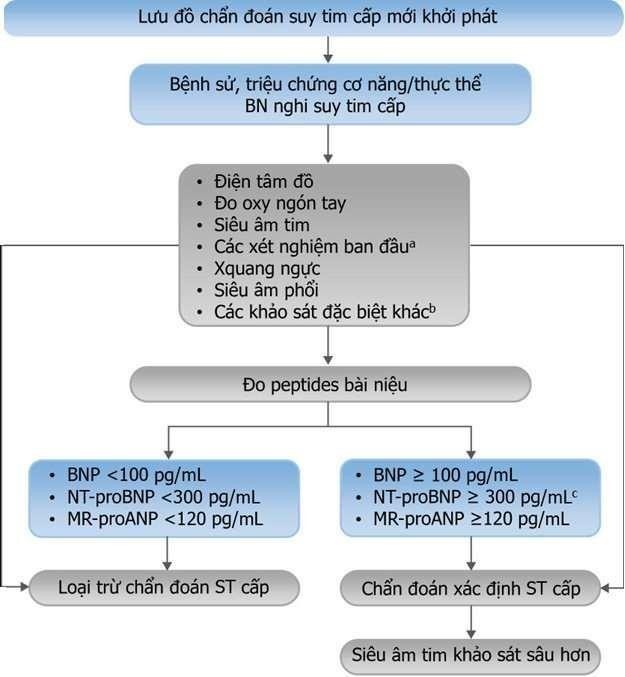
a: Xét nghiệm cơ bản gồm troponin, creatinine máu, điện giải đồ, TSH, chức năng gan, D-dimer khi nghi ngờ tắc động mạch phổi và procalcitonin khi nghi ngờ nhiễm trùng, khí máu động mạch nếu có suy hô hấp và lactate máu nếu có giảm tưới máu cơ quan.
b: CLS đặc biệt khác gồm: chụp động mạch vành nếu nghi ngờ hội chứng động mạch vành cấp, chụp cắt lớp vi tính lồng ngực có cản quang nếu nghĩ đến tắc động mạch phổi.
c: Giá trị chẩn đoán suy tim cấp của NT- proBNP khi >450 pg/mL nếu 900 pg/mL nếu từ 55 đến 75 tuổi; >1,800 pg/mL nếu >75 tuổi.
5.2. Điều trị suy tim cấp
Bảng 1. Các biện pháp điều trị trong suy tim cấp
Biện pháp điều trị | Ghi chú |
Oxy liệu pháp | Khi SpO2 < 90% hoặc PaO2 < 60 mmHg. |
Thuốc lợi tiểu quai | Thuốc lợi tiểu quai furosemid là nền tảng trong điều trị suy tim sung huyết. Sử dụng đường tĩnh mạch càng sớm càng tốt sau khi có chẩn đoán suy tim. Liều furosemid tĩnh mạch nên tương đương 1 – 2 lần liều uống hàng ngày trước khi nhập viện đối với người đang dùng lợi tiểu đường uống. Nếu người bệnh chưa dùng furosemid thì nên khởi đầu bằng liều 20 – 40 mg tiêm tĩnh mạch. Liều tối đa lợi tiểu quai (tĩnh mạch) hàng ngày thường 400 – 600 mg, có thể lên đến 1,000 mg ở bệnh nhân suy chức năng thận nặng. |
Cần đánh giá natri niệu sau 2 giờ hoặc tổng lượng nước tiểu sau 6 giờ để hiệu chỉnh liều. | |
Thuốc giãn mạch | Thuốc giãn mạch đường tĩnh mạch chỉ nên được chỉ định trong trường hợp suy tim cấp do cơn tăng huyết áp hoặc suy tim cấp có huyết áp tâm thu ≥ 110 mmHg. Trong các trường hợp khác, vai trò của thuốc giãn mạch không tốt hơn so với điều trị thường quy bằng lợi tiểu quai đường tĩnh mạch. Cần theo dõi huyết áp, tình trạng lâm sàng khi sử dụng thuốc giãn mạch đường tĩnh mạch. |
Thuốc tăng co bóp cơ tim và thuốc tăng co mạch | Chỉ định trong thời gian ngắn, sử dụng trong thời gian dài có thể làm tăng nguy cơ gây tổn thương cơ tim. Nên chỉ định thuốc sớm khi người bệnh có tụt huyết áp hoặc có dấu hiệu giảm tưới máu mô trong khi đủ khối lượng tuần hoàn. Không chỉ định thường quy các thuốc tăng co bóp cơ tim và thuốc tăng co mạch. Nên sử dụng liều thấp thuốc tăng co bóp cơ tim kết hợp với thuốc tăng co mạch hơn là tăng liều đơn độc một thuốc. Noradrenalin có thể ưu thế hơn so với dopamin trong trường hợp sốc tim. |
Digoxin | Chỉ định khi bệnh nhân suy tim cấp có rung nhĩ đáp ứng tần số thất nhanh (>110 CK/phút). Liều lượng: nếu bệnh nhân chưa sử dụng digoxin trước đó thì có thể tiêm tĩnh mạch 0,25 – 0,5 mg digoxin. Nếu bệnh nhân cao tuổi hoặc có bệnh nội khoa kèm theo (ví dụ bệnh thận mạn tính) thì cân nhắc dùng liều digoxin thấp hơn. |
Morphin | Không sử dụng morphin thường quy trong điều trị suy tim cấp do thuốc làm tăng nguy cơ thở máy xâm nhập, tăng nguy cơ tử vong tại viện và tăng nguy cơ tử vong do mọi nguyên nhân. Morphin chỉ nên cân nhắc chỉ định trong trường hợp người bệnh khó thở hoặc đau nhiều và không cải thiện bằng các phương pháp điều trị khác. |
Ngoài ra còn có các biện pháp can thiệp khác trong suy tim cấp như:
– Các biện pháp hỗ trợ cơ học ngắn ngày: ECMO, IABP, LVAD… được chỉ định như là biện pháp bắc cầu nối chờ các can thiệp tích cực hơn hoặc chờ cơ tim hồi phục
– Siêu lọc thận (CRRT: continuous renal replacement therapy) không khuyến cáo thường quy, thường được chỉ định khi không đáp ứng với điều trị lợi tiểu, tăng kali máu nặng (>6,5mmol/L), toan máu nặng (pH<7,2), urea>25mmol/L và creatinine máu>300 umol/L.
– Dự phòng thuyên tắc huyết khối tĩnh mạch bằng Heparin trọng lượng phân tử thấp hoặc các thuốc chống đông khác trừ khi có chống chỉ định hoặc không cần thiết.
– Điều trị phẫu thuật hoặc can thiệp.
6. Bảng liều và lưu ý của các thuốc trong điều trị suy tim
Bảng 2. Liều lượng các thuốc điều trị suy tim PSTM giảm đã được nghiên cứu chứng minh và một số lưu ý khi sử dụng
Thuốc | Liều khởi đầu | Liều đích | Lưu ý |
Ức chế men chuyển ACEi | |||
Captopril | 6,25 mg, ngày 3 lần | 50mg, ngày 3 lần | Chống chỉ định và thận trọng: Huyết áp thấp, hẹp động mạch thận 2 bên, phụ nữ có thai |
Enalapril | 6,25 mg, ngày 3 lần | 10-20 mg ngày 2 lần | |
Lisinopril | 2,5-5 mg, ngày 1 lần | 20-35 mg, ngày 1 lần | |
Peridopril | 2,5-5 mg, ngày 1 lần | 10-20 mg, ngày 1 lần | |
Ramipril | 2,5 mg, ngày 2 lần | 5 mg, ngày 2 lần | |
Trandolapril | 0,5 mg, ngày 1 lần | 4 mg, ngày 1 lần | |
ARNI | |||
Sacubitril/Val sartan | 49/51 mg, ngày 2 lần | 97/103 mg, ngày 2 lần | Chống chỉ định và thận trọng: tiền sử phù mạch với thuốc ACEI, suy thận, hẹp động mạch thận hai bên, phụ nữ có thai,… Cần lưu ý ngưng thuốc ACEi ít nhất 36 giờ (nếu đang dùng) trước khi khởi trị thay thế bằng ARNI |
Chẹn beta giao cảm | |||
Bisoprolol | 1,25 mg, ngày 1 lần | 10 mg, ngày 1 lần | Lợi ích của chẹn beta giao cảm xuất hiện chậm và lâu dài. Cần dùng liều thấp khi khởi trị, sau đó tăng dần. Chống chỉ định: suy tim đang ở giai đoạn mất bù, nhịp chậm, hen phế quản. |
Carvedilol | 3,125 mg, ngày 1 lần | 25 mg, ngày 2 lần | |
Metoprololsu ccinat (CR/XL) | 12,5-25 mg, ngày 1 lần | 200 mg, ngày 1 lần | |
Nebivolol | 1,25 mg, ngày 1 lần | 10 mg, ngày 1 lần | |
Thuốc ức chế thụ thể Mineralocorticoid (MRA) | |||
Spironolacton | 25 mg, ngày 1 lần | 50 mg, ngày 1 lần | Chống chỉ định và thận trọng: Suy thận nặng, tăng kali máu. |
Ức chế kênh đồng vận chuyển SGLT2 (SGLT2i) | |||
Thuốc | Liều khởi đầu | Liều đích | Lưu ý |
Dapagliflozin | 10 mg, ngày 1 lần | – | Chống chỉ định và thận trọng: chống chỉ định ở bệnh nhân suy thận nặng (eGFR < 30 ml/phút/1,73 m2 da hoặc ClCr < 30 ml/phút). Tình trạng giảm nhẹ mức lọc cầu thận ngay sau khi khởi trị có thể gặp và thường phục hồi tốt. |
Empagliflozin | 10 mg, ngày 1 lần | – | |
Ức chế thụ thể AT1 Angiotensin II (ARB) | |||
Candesartan | 4 mg, ngày 1 lần | 32 mg, ngày 1 lần | Được chỉ định khi bệnh nhân không dung nạp với thuốc ACE-I hoặc không có khả năng điều trị với ARNI. Chống chỉ định và thận trọng: tương tự như thuốc ACE-I. |
Losartan | 50 mg, ngày 1 lần | 150 mg, ngày 1 lần | |
Valsartan | 40 mg, ngày 2 lần | 160 mg, ngày 1 lần | |
Các thuốc khác | |||
Ivabradin | 5 mg, ngày 2 lần | 7,5 mg, ngày 2 lần | CCĐ: nhịp tim chậm |
Digoxin | 62.5 µg, ngày 1 lần | 250 µg, ngày 1 lần | Chỉ định: Suy tim với cung lượng tim thấp, bệnh cơ tim giãn có nhịp xoang |
Thuốc | Liều khởi đầu | Liều đích | Lưu ý |
nhanh; suy tim kèm theo các rối loạn nhịp trên thất, đặc biệt là rung nhĩ hay cuồng nhĩ với đáp ứng tần số thất nhanh. Chống chỉ định: Nhịp tim chậm, rối loạn nhịp thất, hội chứng Wolff – Parkinson–White, bệnh cơ tim phì đại tắc nghẽn, hẹp van động mạch chủ hoặc hẹp van động mạch phổi nặng | |||
Hydralazine/I sosorbid dinitrat | 37,5mg/20mg, ngày 3 lần | 75 mg/40 mg, ngày 3 lần | Điều trị thay thế cho nhóm ức chế men chuyển trong trường hợp không dung nạp hoặc có chống chỉ định |
Bảng 3. Thuốc lợi tiểu khác MRA trong điều trị suy tim mạn
Thuốc | Liều khởi đầu | Liều tối đa | Chu kỳ dùng |
Lợi tiểu quai | |||
Furosemid | 20 – 40 mg ngày 1 hoặc 2 lần | 600 mg | 6 – 8 giờ |
Bumetanid | 0,5–1,0 mg ngày 1 hoặc 2 lần | 10 mg | 4 – 6 giờ |
Torsemid | 10–20 mg ngày 1 lần | 200 mg | 12 – 16 giờ |
Lợi tiểu nhóm Thiazid | |||
Hydrochlorothiazid | 25 mg ngày 1 hoặc 2 lần | 100 mg | 6 – 12 giờ |
Indapamid | 2.5 mg ngày 1 lần | 5 mg | 36 giờ |
Metolazon | 2.5 mg ngày 1 lần | 20 mg | 12 – 24 giờ |
Lợi tiểu giữ kali | |||
Amilorid | 5,0 mg ngày 1 lần | 20 mg | 24 giờ |
Thuốc đối kháng Arginine Vasopressin | |||
Tolvaptan | 15 mg ngày 1 lần | 60 mg | |
Tài liệu tham khảo:
[1]. Quyết định số 1857/QĐ-BYT ngày 05 tháng 7 năm 2022 của Bộ trưởng Bộ Y tế về việc ban hành tài liệu chuyên môn “Hướng dẫn chẩn đoán và điều trị suy tim cấp và mạn”.
[2]. Quyết định số 1762/QĐ-BYT ngày 17 tháng 04 năm 2020 của Bộ trưởng Bộ Y tế về việc ban hành tài liệu chuyên môn “Hướng dẫn chẩn đoán và điều trị suy tim mạn tính”
Tổng hợp: Tổ Thông tin thuốc – Dược lâm sàng, Khoa Dược.