U MỀM LÂY Ở TRẺ EM VÀ CÁCH ĐIỀU TRỊ
( Molluscom Contagiosum)
Bác sĩ: Nguyễn Thị Thu Sang
Đơn vị da liễu – Thẩm mỹ da Bệnh viện đại học y dược Buôn Ma Thuột.
1. Đại cương về u mềm lây:
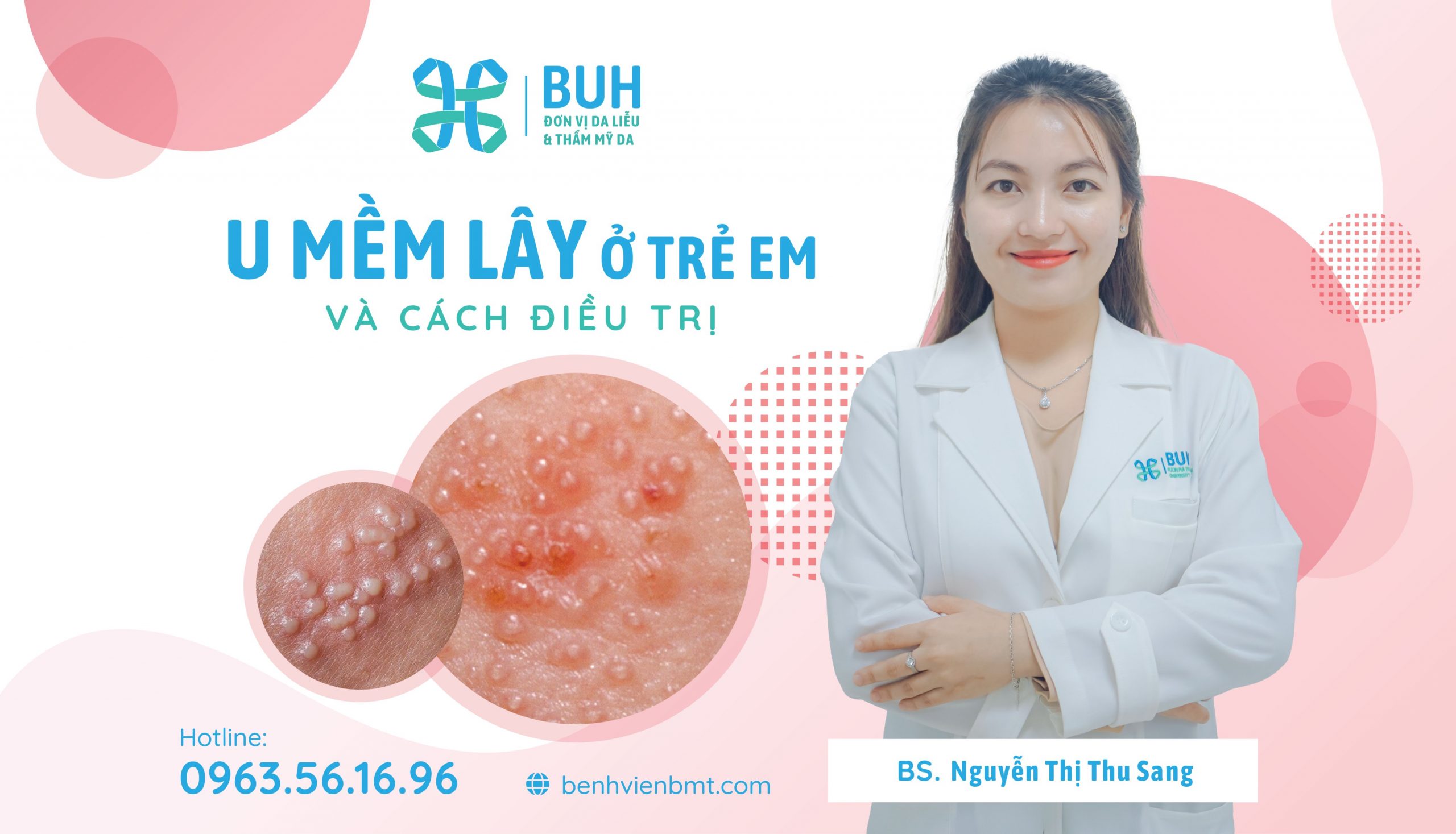
U mềm lây là một bệnh nhiễm trùng da do virus, thường gặp ở trẻ em mà biểu hiện bằng các thương tổn da đứng riêng rẽ, rời rạc và lõm ở trung tâm.
2. Đối tượng mắc bệnh:
- U mềm lây thường gặp ở trẻ sơ sinh và trẻ nhỏ dưới 10 tuổi.
- Nó phổ biến ở nơi có khí hậu ấm áp.
- Thanh niên và người lớn ít bị.
- U mềm lây có xu hướng xuất hiện nhiều hơn và kéo dài hơn ở trẻ em cũng bị viêm da dị ứng, do thiếu hụt hàng rào bảo vệ da. Nó có thể lan rộng và rắc rối ở những bệnh nhân bị nhiễm vi rút gây suy giảm miễn dịch ở người (HIV) hoặc có những lý do khác dẫn đến chức năng miễn dịch kém.

Hình ảnh trẻ em U mềm lây
3. Nguyên nhân gây u mềm lây?
U mềm lây do virus hoặc đôi khi màng nhầy, đôi khi được gọi là mụn cóc nước. Nó được gây ra bởi một poxvirus DNA được gọi là molluscum contagiosum virus . Có ít nhất 4 phân nhóm virus: MCV-1 đến -4; MCV-1 là phổ biến nhất và MCV-2 thường được nhìn thấy ở người lớn và thường lây truyền qua đường tình dục.
Đường lây:
- Tiếp xúc trực tiếp da với da.
- Gián tiếp qua khăn tắm dùng chung hoặc các vật dụng khác
- Lây qua vết cào gãi.
- Lây truyền qua đường tình dục ở người lớn.
- Việc lây truyền u mềm lây dường như có nhiều khả năng xảy ra trong điều kiện ẩm ướt, chẳng hạn như khi trẻ tắm hoặc bơi cùng nhau. Thời gian ủ bệnh thường khoảng 2 tuần nhưng có thể lâu nhất là 6 tháng.
4. Lâm sàng:
U mềm lây biểu hiện dưới dạng các đám sẩn tròn nhỏ, sẩn trơn, chắc và có thể có màu trắng, hồng hoặc nâu. Kích thước: 2-5mm, lõm ở giữa (rốn lõm), bên trong có chứa chất sừng trắng đục, rời rạc hay dính nhau thành đám, thường không đau, nhưng có thể phù, viêm đỏ.

Hình ảnh rốn lõm của u mềm lây

Hình ảnh u mềm lây ở mắt trẻ em
- Có thể có vài hoặc hàng trăm nốt sẩn trên một cá thể. Chúng chủ yếu phát sinh ở những nơi ẩm ướt, chẳng hạn như nách, sau đầu gối, bẹn hoặc vùng sinh dục. Chúng có thể phát sinh trên môi hoặc hiếm khi bên trong miệng. Chúng không xảy ra trên lòng bàn tay hoặc lòng bàn chân. Hoặc những người lây nhiễm qua đường tình dục thì bị ở hạ vị, vùng sinh dục, bẹn, đùi.
- Khi u mềm lây có thể bị khi cào gãi, các nốt sẩn thường tạo thành một hàng.
- U mềm lây thường gây viêm da xung quanh chúng và vùng da bị ảnh hưởng trở nên hồng, khô và ngứa. Khi các nốt sẩn biến mất, chúng có thể bị viêm, đóng vảy hoặc đóng vảy trong một hoặc hai tuần.
- Các biến chứng của u mềm lây:
- Nhiễm khuẩn thứ phát do gãi (chốc lở)
- Viêm kết mạc khi mí mắt bị nhiễm trùng
- Chàm thứ phát lan tỏa;
- U mềm lây lan rộng và nhiều hơn bình thường có thể xảy ra ở những bệnh nhân suy giảm miễn dịch (chẳng hạn như nhiễm HIV không kiểm soát được hoặc ở những bệnh nhân đang điều trị bằng thuốc ức chế miễn dịch), và thường ảnh hưởng đến mặt.
- Tự phát, sẹo rỗ.
- Sẹo có thể tự phát hoặc do điều trị sau phẫu thuật


6. Điều trị:
6.1 Nguyên tắc điều trị:
- Trẻ nhỏ, số lượng ít: vệ sinh sạch sẽ, theo dõi mỗi tháng nếu số lượng tăng thì cần xử trí.
- Ngắn yếu tố thuận lợi: vệ sinh kém, chật chội, nóng ẩm.
- Khám và điều trị cho bạn tình.
- Ngừa lây nhiễm: không dùng chung vật dụng cá nhân, tránh cào gãi, cẩn thận khi cạo râu, tránh tiếp xúc trực tiếp, phá hủy thương tổn.
6.2 Điều trị cụ thể:
- KOH 10%: bệnh nhi, không hợp tác.
- Loại bỏ thương tổn:
-
- Nạo bỏ thương tổn.
- Đốt bằng laser CO2.
- Phương pháp khác ( có thể điều trị tại nhà):
-
- Áp lạnh bằng nitơ lỏng
- Trichloroacetic acid 50%
- Dung dịch salicylic acid 10%
- Podophyllotoxin 0.5% cream
- Imiquimod 5% ( trên 12 tuổi).
- Tretinoin
7. Diễn tiến và tiên lượng:
- Lành tính, tự giới hạn.
- Thường tự biến mất trong vòng 6-12 tháng, nhưng cũng có thể lên đến 4 năm.
- Bệnh nhân HIV/AIDS neeys đáp ứng tốt với liệu pháp kháng virus thì cũng tự khỏi sau vài tháng, nếu tái phát là một dấu chỉ liệu pháp kháng virus HIV thất bại.
Tài liệu tham khảo:
- Bs. Lê Minh Phúc, “ U mềm lây”” , Y học thành phố Hồ Chí Minh.
- Basdag H, Rainer BM, Cohen BA. Molluscum contagiosum: to treat or not to treat? Experience with 170 children in an outpatient clinic setting in the northeastern United States. Pediatr Dermatol. 2015;32(3):353-7. doi:10.1111/pde.12504.
- Meza-Romero R, Navarrete-Dechent C, Downey C. Molluscum contagiosum: an update and review of new perspectives in etiology, diagnosis, and treatment. Clin Cosmet Investig Dermatol. 2019;12:373-81. doi:10.2147/CCID.S187224.
- Olsen JR, Gallacher J, Finlay AY, Piguet V, Francis NA. Time to resolution and effect on quality of life of molluscum contagiosum in children in the UK: a prospective community cohort study. Lancet Infect Dis. 2015;15(2):190-5. doi:10.1016/S1473-3099(14)71053-9.
- Olsen JR, Piguet V, Gallacher J, Francis NA. Molluscum contagiosum and associations with atopic eczema in children: a retrospective longitudinal study in primary care. Br J Gen Pract. 2016;66(642):e53-8. doi:10.3399/bjgp15X688093.
- van der Wouden JC, van der Sande R, Kruithof EJ, Sollie A, van Suijlekom-Smit LW, Koning S. Interventions for cutaneous molluscum contagiosum. Cochrane Database Syst Rev. 2017;5(5):CD004767. doi:10.1002/14651858.CD004767.pub4.